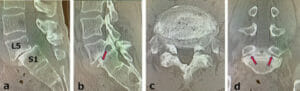
神経除圧術で治療可能な腰椎分離すべり症とは?

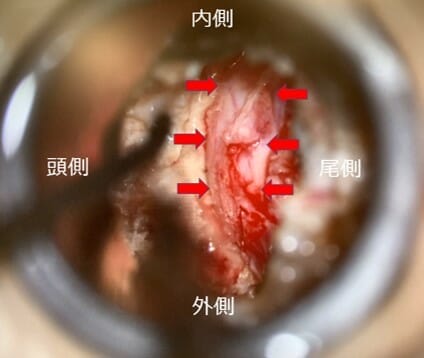
手術画像:除圧したL5神経根・節を矢印で示す。
L5神経根・節の除圧を、脊柱管内から椎間孔外へと行った。
神経根・節は尾側(椎間板側)で強い癒着を認めた。
術後経過:創部痛は軽く、術前は仰臥位と立位・歩行で腰痛と左下肢の痛みと間欠性跛行が出現したが、術後はこれらの症状はほぼ解消した。手術で新たに発現した神経症状は認めなかった。
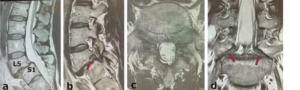
術後MRIとCT:
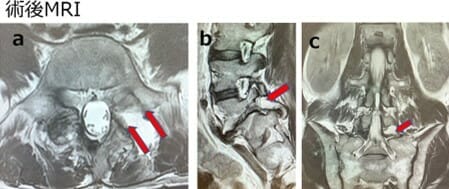
a:横断、b:矢状断、d:冠状断
骨性に強く狭小化した椎間孔が拡大されている(a,b,c矢印);椎間孔へと入り込んだS1上関節突起を削除し、分離椎間孔内の線維性骨軟骨組織を摘出した。
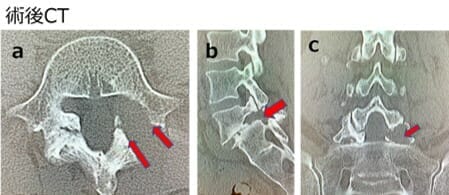
3d-CT:椎間孔拡大と椎間関節温存
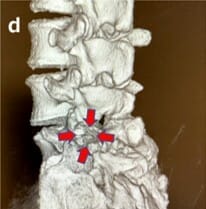
拡大した椎間孔は脊柱管内へと連続している。
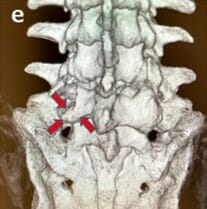
椎間関節は2/3程度、温存されている。
以上、腰椎分離すべり症の大多数はL5/S1にあり、椎間孔狭窄症を合併してL5神経根症を引き起こす。このケースのように、椎間板腔が狭小化し、すべり椎間の不安定性が失われた症例では、MD法のような最小侵襲法による神経根除圧術で良好な結果が得られる。高齢者はこれらの条件を満たしている場合がほとんであり、私は固定術は不要と考えている。
もし、これらのケースで再発が起こるとしたなら、それはすべり症の進行によってではなく、椎間孔狭窄の再発によります。この場合にはMD法による神経根の再除圧術で対処できます。実際に私の経験でも、再発例で固定術を行ったケースはありませんでした。
腰椎変性疾患の道しるべをもっと見る
購読すると最新の投稿がメールで送信されます。